静脉血栓栓塞症(venous thromboembolism,VTE)是包括深静脉血栓形成(deep venous thrombosis,DVT)和肺栓塞(pulmonary embolism,PE),两者在发病机制上存在相互关联,是同一疾病在不同发病阶段和不同组织器官的表现方式。深静脉血栓形成指深部静脉的血液发生凝固,形成血栓,引起远端静脉高压、肢体肿胀、疼痛及浅静脉扩张等临床症状,多见于下肢,即常说的下肢深静脉血栓形成。当血栓脱落后,栓子可顺着血液循环进入肺动脉及其分支,引起肺栓塞。据统计,肺栓塞的栓子中,约90%来源于下肢深静脉系统,而来自其他部位的血栓很少。因此,有效地预防下肢深静脉血栓形成,就能够有效地预防肺栓塞。
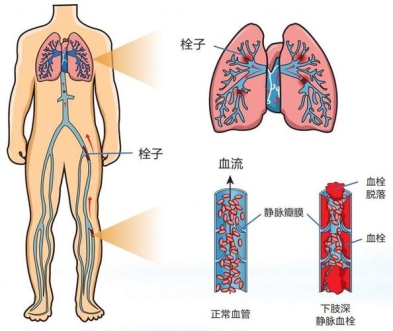
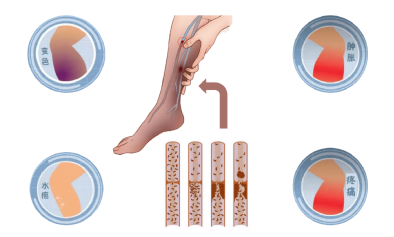
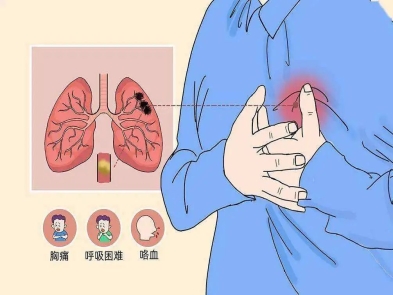
急性下肢深静脉血栓形成会导致患肢肿胀、疼痛等,严重的下肢深静脉血栓可导致股青肿,表现为下肢极度肿胀、剧痛、皮肤发亮呈青紫色、皮温低伴有水疱,全身反应强烈,体温升高。如不及时处理,可发生休克和肢体坏死。慢性期可发展为深静脉血栓后综合征,一般在深静脉血栓发病后6个月做出诊断,出现慢性下肢静脉功能不全的临床表现,包括患肢沉重、胀痛、静脉曲张、皮肤瘙痒、色素沉着、湿疹等,严重者出现下肢的高度肿胀、脂性硬皮病、经久不愈的溃疡,甚至丧失劳动力。肺栓塞是静脉血栓最严重的临床表现,是人类死亡的第三大原因。肺栓塞临床表现多种多样,其严重程度有很大差别,从轻者无症状到重者出现血流动力学不稳定,甚至猝死。在欧盟6个主要国家,症状性静脉血栓栓塞症发生例数每年>100万,34%患者表现为突发致死性肺栓塞,59%患者直到死亡仍未确诊,只有7%患者在死亡之前明确诊断。我国近年来静脉血栓栓塞症诊断例数也在迅速增加,绝大部分医院诊断的静脉血栓栓塞症例数较20年前有10-30倍的增长。
(1)长期卧床或外科手术(超过45分钟的各种手术);(2) 肿瘤和肿瘤治疗;(3) 年龄≥45岁,肥胖;(4) 静脉曲张;(5) 遗传或获得性血栓形成倾向;(6) 心脏或呼吸衰竭;(7) 怀孕、 产后;(8) 中风。
患肢突发肿胀、疼痛,活动后加重,抬高患肢后减轻,静脉血栓部位常有压痛,严重者出现股青肿、股白肿,均应进行静脉血栓检查;慢性期出现下肢色素沉着、湿疹、静脉曲张,严重者出现足靴区的脂性硬皮病和溃疡;血栓脱落导致肺栓塞,突然发生不明原因的虚脱、面色苍白、出冷汗、呼吸困难者、胸痛、咳嗽等,严重者出现昏迷、猝死。
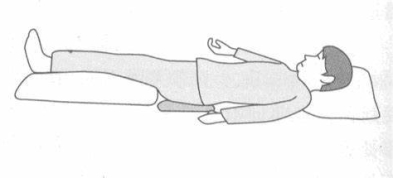
1.卧床休息和抬高患肢:急性下肢深静脉血栓形成患者需卧床休息1-2周,使血栓紧紧黏附于静脉内膜,减轻局部疼痛,促使炎症反应消退。在此期间,避免用力排便以防血栓脱落导致肺栓塞。患肢抬高,需高于心脏水平20-30cm。床上活动时避免动作过大,禁止患肢,以防血栓脱落,造成肺动脉栓塞。
2.药物治疗:包括抗凝治疗和溶栓治疗。正确使用抗凝剂可降低肺栓塞并发率和深静脉血栓形成的后遗症。其作用在于防止已形成的血栓继续增长和其他部位新血栓的形成,并促使血栓静脉较迅速地再管化。抗凝药物包括有普通肝素、低分子肝素、华法林、新型口服抗凝药(利伐沙班、艾多沙班、达比加群酯)等。严重静脉血栓栓塞症患者,可考虑溶栓治疗,溶栓药物包括有尿激酶、链激酶、重组组织型纤溶酶原激活剂等。溶栓治疗可迅速溶解部分或全部血栓,减少严重静脉血栓栓塞症患者病死率和复发率。
下肢深静脉血栓形成患者一般不做手术取栓。但对于发生股青肿者,则常需手术取栓。时间以48h内效果最好。近年来,随着腔内介入技术水平的不断提高,下肢深静脉血栓形成的治疗方法有了新的进展,可以通过腔内技术进行置管溶栓、机械吸栓、球囊扩张、支架成形术来治疗此类患者。

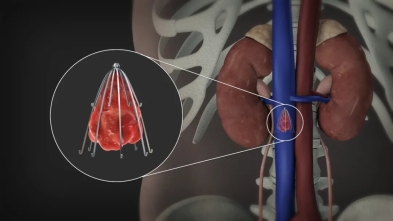
下腔静脉滤器可以预防和减少肺栓塞的发生,对于下列情况可以考虑植入下腔静脉滤器:(1)髂、股静脉或下腔静脉内有漂浮血栓;(2)急性下肢深静脉血栓,拟行置管溶栓、机械吸栓或手术取栓等血栓清除术者;(3)具有急性下肢深静脉血栓、肺栓塞高危因素的行腹部、盆腔或下肢手术的患者。
饮食:低脂、高纤维素、易消化饮食,多饮水,控制血糖及血脂,戒烟酒。环境:安静、舒适、整洁,保持室温25度左右,对于四肢皮温较低者需注意保暖。物理预防:可采用梯度压力袜、间歇充气加压装置、足底静脉泵等。运动:避免久坐就站,多活动,保持大便通畅,防止便秘,卧床患者在床上主动或被动将腿抬高至心脏以上水平,促使静脉回流,督促其进行踝泵运动。